Boletín Cátedra de Cronicidad nº2
¿Qué ocurrirá con las personas con Cronicidad después del Covid- 19?
¿Te has preguntado qué ha pasado con las personas con cronicidad en plena epidemia y qué pasará después?
¿Podremos volver a atenderles bien para compensar estas semanas perdidas?
¿Qué implica para tu futura carrera esta epidemia?
En el mes de abril, en plena subida exponencial de la epidemia del SARS- Cov2 y en pleno confinamiento, la Cátedra de Cronicidad de la Universidad de Santiago de Compostela (USC), organizó un seminario virtual para los estudiantes de medicina de la USC dentro de su ciclo de seminarios, siendo esta su tercera edición.
El objetivo del mismo fue analizar juntos y con los estudiantes, cómo un evento como esta pandemia podría afectar a la medicina del futuro y al sistema de salud y por tanto, pensar cómo podría afectar a la futura carrera profesional de los estudiantes.
Previo al coloquio con los estudiantes contamos con la participación de los Dres.:
-
- Dr. Antonio Pose. Director de la Cátedra de Cronicidad. Jefe de servicio de Medicina Interna del Complejo Hospitalario Universitario de Santiago de Compostela (CHUS). Profesor titular de medicina.
-
- Dr. Raimundo Mateos. Responsable de la unidad de psicogeriatría del CHUS. Profesor titular de psiquiatría.
-
- Dr. Rafael Bengoa. Asesor principal de la Cátedra de Cronicidad. Co- Director SI-HEALTH. Exdirector de sistemas sanitarios de la OMS, Ex Consejero de salud del gobierno vasco y senior fellow de la Universidad de Harvard, con quien contamos desde la primera edición de estos seminarios, quienes describieron tres puntos de vista diferentes, y contando además con la presencia del Decano de la Facultad de Medicina jefe de anestesia del CHUS y decano de la Facultad de Medicina, quien cerró el acto contándonos su experiencia desde el punto de vista clínico, pero también humano de su confinamiento por padecer la enfermedad del Covid19.
Se recogen aquí brevemente los titulares de sus presentaciones:
El Prof. Antonio Pose: La demografía y esperanza de vida en Galicia y España son un logro, pero vienen acompañadas de una importante comorbilidad/multimorbilidad centrada en enfermedades crónicas. Con el fin de organizar el riesgo conviene clasificar nuestra población en función del riesgo (pirámide de Káiser Permanente). Eso ayuda a gestionar poblaciones en función de su riesgo e implica reorganizar el modelo asistencial hacia uno más proactivo que el actual. Se puede constatar que, aunque haya cambiado el paciente, la medicina, la demografía y el sistema de salud han cambiado poco. Sigue siendo un sistema centrado en atender episodios agudos y no ofrece continuidad de cuidados a los crónicos, además de estar desconectado de los servicios sociales donde “viven” los enfermos crónicos. Ese es el reto actual y que tendremos los próximos años.
EL Prof. Raimundo Mateos describió el impacto potencial de esta enfermedad viral en los pacientes de salud mental, prácticamente todos enfermos crónicos.
Lo hizo segmentando los pacientes en función de la estructura asistencial donde son atendidos. Las personas con enfermedad mental grave atendidos en hospitales psiquiátricos, así como los externalizados todos especialmente vulnerables en este tipo de crisis. Diferenciando como les está afectando a los jóvenes esta pandemia de los pacientes psicogeriátricos, si bien para ambos esta situación tiene un enorme factor estresante, para los primeros destacó la enorme dificultad socio laboral y para los mayores la reducción de la atención y el obstáculo al duelo. Aunque estén afectados en menos grado los enfermos atendidos en los servicios comunitarios, es evidente que el confinamiento y desescalada serán vividos como un factor estresante por este grupo.
La OMS indica que estos grupos deben recibir una atención que reúna las siguientes características: completa: accesible, ágil, individualizada, interdisciplinar y sistémica.
El Prof. Rafael Bengoa explicó que el sistema de salud en España está superando con éxito el mayor reto su existencia. El principal factor de esa resistencia ha sido gracias a la fuerza moral, ética e implicación de los profesionales.
Según describe el NEJM habrá varias oleadas en cuanto al impacto sobre la sanidad. La primera a la que hemos asistido todos de alta mortalidad /morbilidad inmediata y muy relacionada con las enfermedades crónicas en grupos de edad avanzados. Una segunda oleada relacionada con el seguimiento de los pacientes recuperados en la UCI, una tercera oleada relacionada con todos los crónicos que no has sido atendidos durante la epidemia y una oleada más prolongada en el tiempo relacionada con la salud mental. Esta última puede pasar desapercibida si no se visibiliza como un grupo con riesgo concreto (figura1).
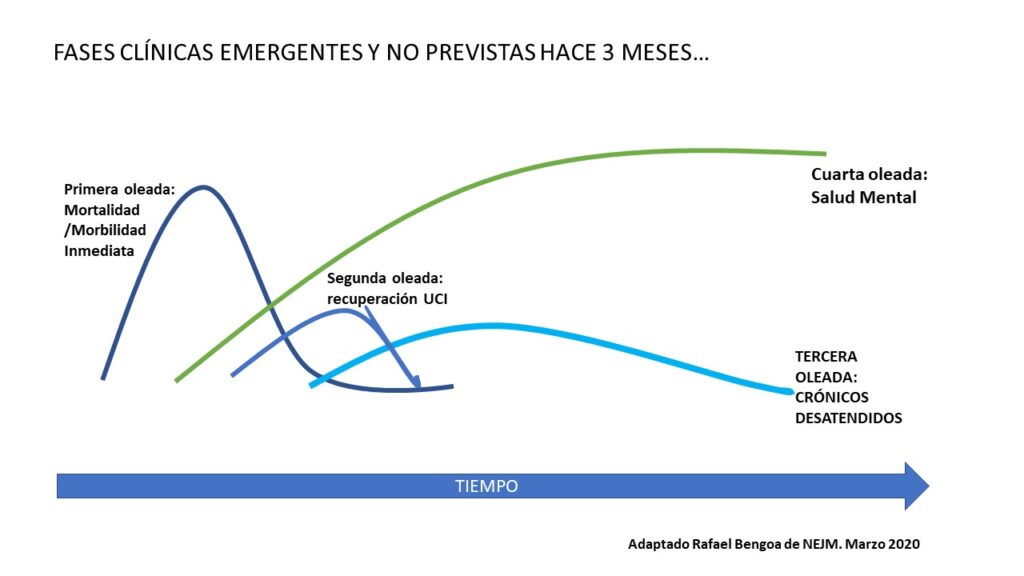
Para todas esas oleadas habrá más recursos, pero serán más limitados de los que se piensa o precisa por el empobrecimiento del país. Por ello habrá que además trasformar el modelo asistencial según las siguientes líneas de actuación que permitirán más eficacia y eficiencia:
-
- Menos presencial más salud digital. Mucha telemedicina.
-
- Franca desburocratización y agilización del sector público.
-
- Integración rápida de servicios sociales y sanitarios.
-
- Reforzar la salud pública y prevención.
-
- Reinventar la enfermería
Los estudiantes por su parte realizaron preguntas muy interesantes acerca de la voluntad por parte de los profesionales sanitarios hacia utilizar más la telemedicina, preocupados por la fragilidad y vulnerabilidad de los pacientes crónicos y de los mayores para hacer frente a esta nueva situación, de asistencia domiciliaria, de prevención, de cambio de modelo sanitario, de cómo podría haberse gestionado mejor la crisis para un menor impacto en los pacientes crónicos y en particular sí esta situación estaría agravando mucho más a los pacientes con problemas de salud mental.